سندرومهای سرطان خانوادگی
سندروم لی فرامنی
ویژگی های بالینی
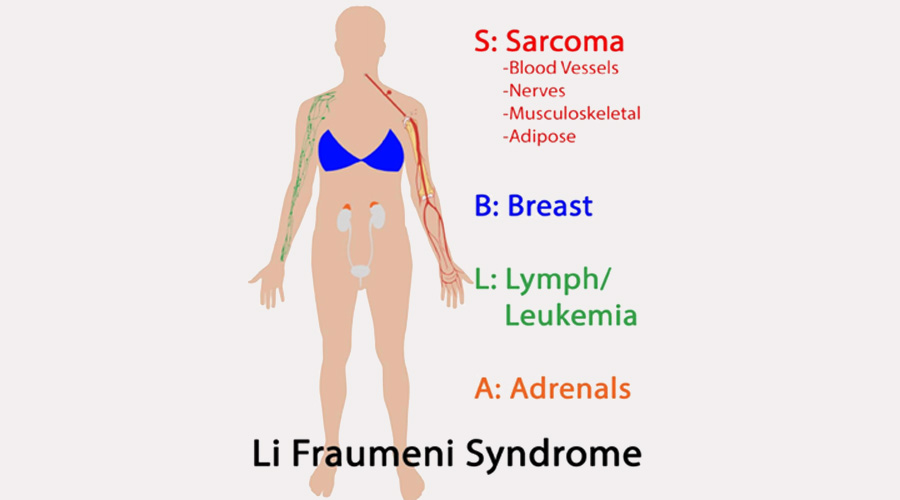
سندرم Li-Fraumeni (LFS)یک سندرم مستعد کننده سرطان است که با خطر افزایش یافته برای طیف متنوعی از بدخیمیهای دوران کودکی و بزرگسالی همراه است. خطر ابتلا به سرطان در طول زندگی در افراد مبتلا به سندروم لی فرامنی برای مردان ≥70% و برای زنان ≥90% است. پنج نوع سرطانی که بیشتر در افراد مبتلا به سندروم لی فرامنی مشاهده می شود عبارتند از: کارسینوم قشر آدرنال، سرطان سینه، تومورهای سیستم عصبی مرکزی، استئوسارکوم و سارکوم بافت نرم. LFS همچنین با افزایش خطر ابتلا به چندین سرطان دیگر از جمله لوسمی، لنفوم، سرطان های دستگاه گوارش، سرطان های سر و گردن، کلیه، حنجره، ریه، پوست (به عنوان مثال، ملانوم) ،تخمدان، پانکراس، پروستات، بیضه و تیروئید همراه است. افراد مبتلا به LFS در معرض افزایش خطر ابتلا به سرطان در دوران کودکی و بزرگسالی هستند. افراد بهبود یافته از اولین سرطان، مجدد در معرض خطر ابتلا به سرطان های اولیه دیگری هستند.
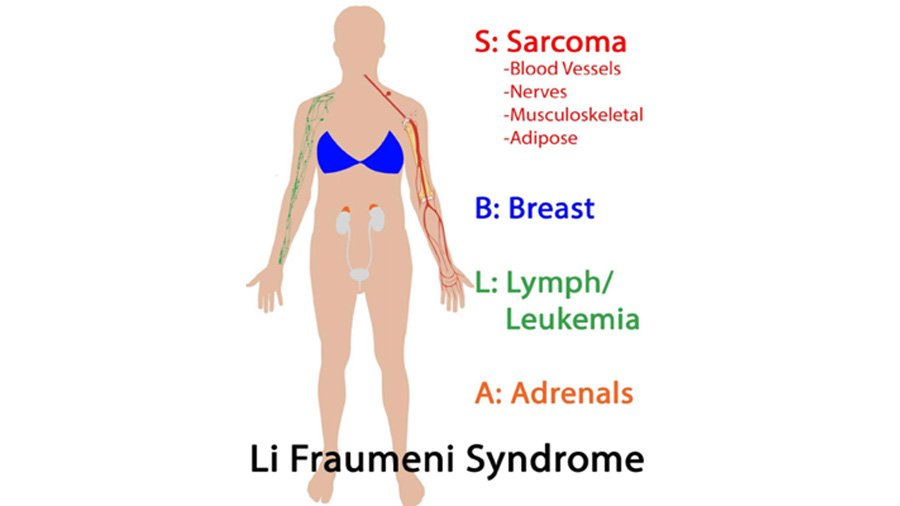
سندرم Li-Fraumeni با جهش در ژن TP53 همراه است. تقریباً سه چهارم خانواده های مبتلا به سندرم Li-Fraumeni و حدود یک چهارم با سندروم شبه Li-Fraumeni، دارای جهش های ژرمینال در ژن TP53 هستند. جهش های ژرمینال معمولاً ارثی هستند و اساساً در تمام سلول های بدن وجود دارند. TP53 یک ژن سرکوب کننده تومور است، به این معنی که به طور معمول به کنترل رشد و تقسیم سلول ها کمک می کند. جهش در این ژن به سلول ها اجازه میدهد تا به روشی کنترل نشده تقسیم شوند و تومور ایجاد کنند. سایر عوامل ژنتیکی و محیطی نیز احتمالاً بر خطر سرطان در افراد ناقل جهش TP53 تأثیر می گذارد. تعداد کمی از خانواده های مبتلا به سرطان های مشخصه سندرم Li-Fraumeni و شبه Li-Fraumeni جهش TP53 ندارند. عوامل ژنتیکی دخیل در این موارد نامشخص است.
الگوی توارث
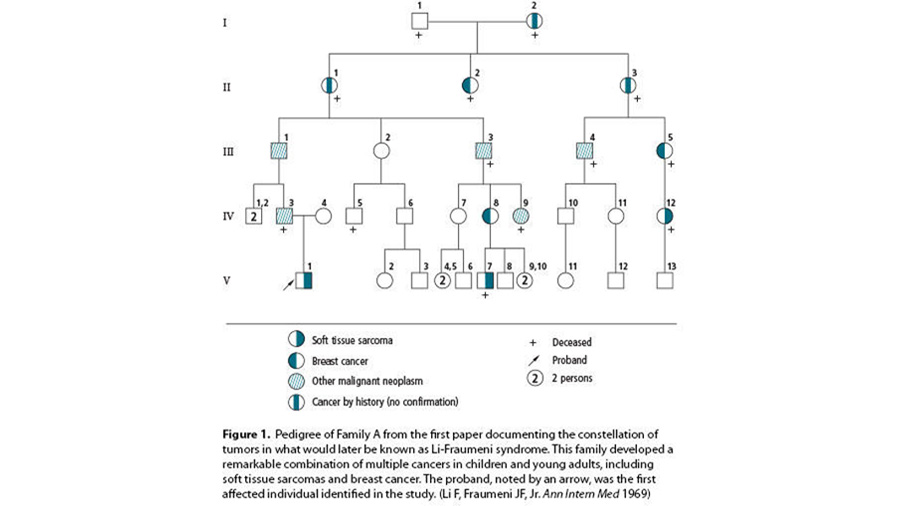
سندروم لی فرامنی به صورت اتوزومال غالب به ارث میرسد. به این معنی که به ارث بردن یک نسخه از ژن تغییر یافته در هر سلول برای افزایش خطر سرطان کافی است. اکثر افراد مبتلا به LFS یک جهش بیماریزای ژن TP53 را از والدین به ارث بردهاند. ۷ تا ۲۰ درصد جهشها به صورت جهش جدید (دنوو) میباشد و از والدین به ارث نرسیده اند. فرزندان یک فرد با تشخیص قطعی LFS ، در معرض خطر 50 درصدی برای به ارث بردن یک جهش بیماریزای عامل LFS و داشتن خطرات سرطان مرتبط با LFS می باشند.
اگر یک جهش بیماریزای TP53 در خانواده شناسایی شده باشد، انجام آزمایش ژنتیک برای سایر اعضای در معرض خطر خانواده، آزمایشهای قبل از تولد و آزمایشهای ژنتیکی قبل از لانهگزینی امکانپذیر خواهد بود.
آزمایش ژنتیکی از بستگان در معرض خطر میتواند آن دسته از اعضای خانواده را که ناقل جهش بیماریزا هستند، شناسایی کند. این افراد نیاز به افزایش نظارت بر علائم سرطان با توجه به علائم یا نشانهها و مداخله زودهنگام، زمانی که سرطان یا پیش سرطان شناسایی شد را دارند. ازآنجاییکه خطر ابتلا به سرطانهای مرتبط با LFS در تمام سنین، از جمله دوران نوزادی و کودکی افزایش مییابد، توصیه میشود که آزمایشهای پیشبینی به افراد در بدو تولد (از طریق تجزیه وتحلیل خون بندناف) یا بلافاصله پس از تولد ارائه شود. اگر یک جهش بیماریزای TP53 در خانوادهای شناسایی نشده باشد؛ اما خانواده معیارهای کلاسیک LFS را داشته باشد، همه اعضای در معرض خطر خانواده باید در مورد افزایش خطرات احتمالی سرطانهای مرتبط با LFS و گزینههای موجود برای نظارت و کاهش خطر مشاوره شوند.
موارد مشکوک به سندروم لی فرامنی
اشخاص با تومورهای مشکوک به LFS مانند سرطان پستان پیش از یائسگی، سارکوم بافت نرم، استئوسارکوم، تومور دستگاه عصبی مرکزی (CNS)، کارسینوم قشر آدرنال) قبل از 46 سالگی) و حداقل یک خویشاوند درجه اول یا دوم مبتلا به تومورهای LFS
شخص مبتلا به تومورهای متعدد (به جز تومورهای متعدد پستان) که دو مورد از آنها در دسته تومورهای LFS قرار داشته باشد و اولین مورد قبل از سن 46 سالگی رخ داده باشد یا شخص مبتلا به کارسینوم قشر آدرنال، تومور شبکه مشیمیه چشم، یا رابدومیوسارکوم از نوع آناپلاستیک جنینی، صرفنظر از سابقه خانوادگی
خانم مبتلا به سرطان سینه قبل از 31 سالگی
لوسمی لنفوبلاستیک حاد هیپودیپلوئید (ALL) که در یک شخص کمتر از 21 سال تشخیص داده شده است به احتمال ۵۰ درصد دارای یک نوع بیماریزای TP53 ژرمینال خواهد بود .
توجه: تا به امروز، جهش بیماریزای TP53 در یک فرد مبتلا به ALL هیپودیپلوئید بزرگسالان گزارش نشده است
اگر در آزمایش بافت تومور یکی از موارد زیر یافت شود: یک جهش بیماریزا TP53 با فراوانی آللی ~50% یا >50% ، عدم وجود یا کاهش رنگ آمیزی p53 توسط ایمونوهیستوشیمی
آزمایش ژنتیک
آزمایش ژنتیک میتواند شامل آزمایش تک ژنی یا استفاده از پانل چندژنی باشد. در آزمایش تک ژنی، توالی ژن TP53 ، انواع جهشهای نقطهای و حذف و درجهای درون ژنی کوچک با استفاده از روش توالی یابی سنگر(Sanger Sequencing) بررسی می شود. به طور معمول در این روش، حذف یا تکرارهای اگزون یا کل ژن شناسایی نمیشوند. یک پانل چندژنی که شامل ژن TP53 و سایر ژنهای مربوطه است به احتمال زیاد علت ژنتیکی این بیماری را شناسایی میکند.
برای تشخیص این سندروم یک پانل چندژنی شامل ژن TP53 و چندین ژن دیگر، با استفاده از روش توالی یابی نسل جدید (Next Generation Sequencing) توصیه شده است.
بررسی جهشهای ژن TP53 در آزمایشگاه ساژن به صورت تک ژنی و همراه با سایر ژنها در پنلهای BRCA+ و HerCaP انجام میشود.
پیشگیری از تظاهرات اولیه
ماستکتومی پیشگیرانه دوطرفه برای کاهش خطر ابتلا به سرطان سینه، یک گزینه برای زنان ناقل جهش بیماریزای TP53 است.
کولونوسکوپی ممکن است بهعنوان نظارت و همچنین پیشگیری اولیه از سرطان کولورکتال در نظر گرفته شود.
اجتناب از قرارگرفتن در معرض نور خورشید، عدم استفاده از تنباکو و قرارگرفتن در معرض سایر مواد سرطانزای شناخته شده یا مشکوک توصیه میشود.
مراقبت و نظارت
معاینه فیزیکی جامع و سونوگرافی شکم و لگن هر 4-3 ماه یکبار از بدو تولد تا 18 سالگی
معاینه سالانه نورولوژیک و MRI کل بدن شامل MRI مغز از زمان تشخیص
در افراد 18 سال به بالا معاینه فیزیکی کامل هر 6 ماه یکبار، سونوگرافی شکم و لگن و معاینه پوست سالانه. زنان باید هر 6 تا 12 ماه یکبار معاینه بالینی پستان را از سن 20 تا 25 سالگی، ام آر آی سینه سالانه از 30-20 سالگی، ماموگرافی سالانه و ام آر آی سینه از سن 30 تا 75 سالگی انجام دهند.
آندوسکوپی فوقانی و کولونوسکوپی هر 2 تا 5 سال در افراد ۲۵ساله توصیه میشود.
منابع:
GeneReviews, Li-Fraumeni Syndrome
https://medlineplus.gov/genetics/condition/li-fraumeni-syndrome/#inheritance